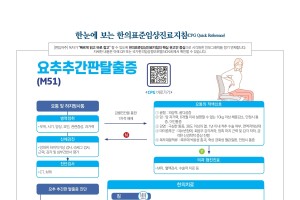
속초26.4℃
속초26.4℃ 24.7℃
24.7℃ 철원23.8℃
철원23.8℃ 동두천23.4℃
동두천23.4℃ 파주25.1℃
파주25.1℃ 대관령20.1℃
대관령20.1℃ 춘천24.5℃
춘천24.5℃ 백령도20.1℃
백령도20.1℃ 북강릉25.9℃
북강릉25.9℃ 강릉26.9℃
강릉26.9℃ 동해26.3℃
동해26.3℃ 서울25.2℃
서울25.2℃ 인천22.6℃
인천22.6℃ 원주24.7℃
원주24.7℃ 울릉도24.0℃
울릉도24.0℃ 수원23.5℃
수원23.5℃ 영월23.5℃
영월23.5℃ 충주23.8℃
충주23.8℃ 서산23.9℃
서산23.9℃ 울진23.4℃
울진23.4℃ 청주25.6℃
청주25.6℃ 대전25.6℃
대전25.6℃ 추풍령24.5℃
추풍령24.5℃ 안동26.1℃
안동26.1℃ 상주26.5℃
상주26.5℃ 포항28.4℃
포항28.4℃ 군산21.5℃
군산21.5℃ 대구26.5℃
대구26.5℃ 전주24.8℃
전주24.8℃ 울산27.2℃
울산27.2℃ 창원27.9℃
창원27.9℃ 광주25.4℃
광주25.4℃ 부산28.5℃
부산28.5℃ 통영28.0℃
통영28.0℃ 목포22.5℃
목포22.5℃ 여수26.1℃
여수26.1℃ 흑산도22.2℃
흑산도22.2℃ 완도25.8℃
완도25.8℃ 고창23.4℃
고창23.4℃ 순천24.1℃
순천24.1℃ 홍성(예)24.8℃
홍성(예)24.8℃ 23.9℃
23.9℃ 제주24.2℃
제주24.2℃ 고산19.9℃
고산19.9℃ 성산24.3℃
성산24.3℃ 서귀포25.7℃
서귀포25.7℃ 진주26.6℃
진주26.6℃ 강화23.8℃
강화23.8℃ 양평24.9℃
양평24.9℃ 이천25.2℃
이천25.2℃ 인제24.1℃
인제24.1℃ 홍천24.6℃
홍천24.6℃ 태백21.2℃
태백21.2℃ 정선군22.8℃
정선군22.8℃ 제천23.1℃
제천23.1℃ 보은24.7℃
보은24.7℃ 천안23.7℃
천안23.7℃ 보령23.7℃
보령23.7℃ 부여25.9℃
부여25.9℃ 금산25.7℃
금산25.7℃ 24.0℃
24.0℃ 부안22.6℃
부안22.6℃ 임실24.6℃
임실24.6℃ 정읍24.0℃
정읍24.0℃ 남원25.2℃
남원25.2℃ 장수23.0℃
장수23.0℃ 고창군0.0℃
고창군0.0℃ 영광군22.7℃
영광군22.7℃ 김해시29.3℃
김해시29.3℃ 순창군24.4℃
순창군24.4℃ 북창원29.1℃
북창원29.1℃ 양산시30.1℃
양산시30.1℃ 보성군26.7℃
보성군26.7℃ 강진군26.0℃
강진군26.0℃ 장흥25.6℃
장흥25.6℃ 해남24.4℃
해남24.4℃ 고흥26.6℃
고흥26.6℃ 의령군27.7℃
의령군27.7℃ 함양군26.8℃
함양군26.8℃ 광양시26.9℃
광양시26.9℃ 진도군22.7℃
진도군22.7℃ 봉화22.7℃
봉화22.7℃ 영주23.8℃
영주23.8℃ 문경25.6℃
문경25.6℃ 청송군25.5℃
청송군25.5℃ 영덕25.8℃
영덕25.8℃ 의성26.9℃
의성26.9℃ 구미26.8℃
구미26.8℃ 영천26.2℃
영천26.2℃ 경주시27.8℃
경주시27.8℃ 거창26.5℃
거창26.5℃ 합천28.1℃
합천28.1℃ 밀양29.0℃
밀양29.0℃ 산청26.4℃
산청26.4℃ 거제27.4℃
거제27.4℃ 남해26.8℃
남해26.8℃ 29.8℃
29.8℃
2026년 06월 05일 (금)















![[자막뉴스] 지방선거, 한의계 정책전 한의협, 지역 맞춤형 공약 제안](https://www.akomnews.com/data/photo/2605/990852453_uxarP7Wj_8fcef50c89a804cbfb1a9b3490aa3b6687d7be33.jpg)
![[자막뉴스] 한의약, 정부차원의 국가 의료관광 브랜드 육성 절실](https://www.akomnews.com/data/photo/2605/990852453_43yMOVrY_ed1311bca7c673c4519c82d097a12639fc17ba00.jpg)

![[자막뉴스] 서울시 한의약 치매 건강증진사업, 어르신 건강 증진에 한 몫](https://www.akomnews.com/data/photo/2512/990852453_gWjQvmYX_208ec3d22cca3c4dabe0690736cb02fecca2d1b0.jpg)